kronična upalna demijelinizirajuća polineuropatija je i kao kronična upalna demijelinizacijska poliradikuloneuropatija (KDP) znan. Vrlo je rijetka bolest perifernih živaca.
Što je kronična upalna demijelinizirajuća polineuropatija?

© Henrie - stock.adobe.com
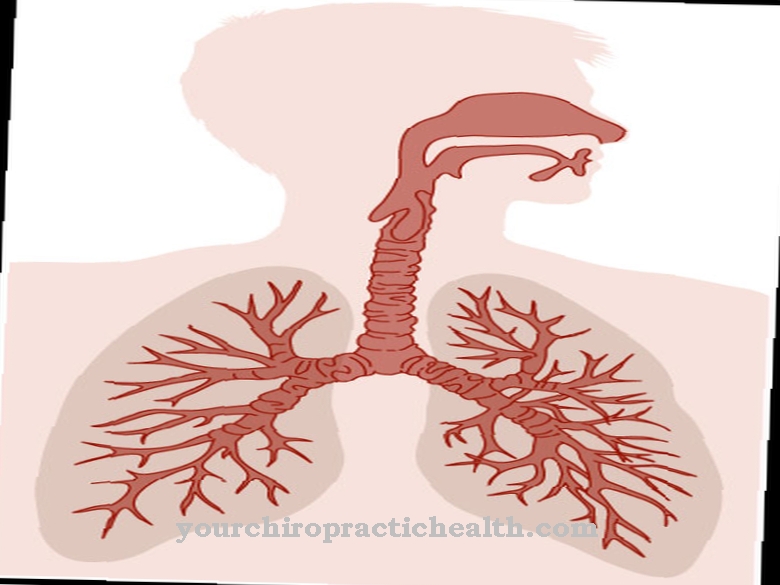
Kronična upalna demijelinizirajuća polineuropatija je bolest živaca koja je izvan središnjeg živčanog sustava. Bolest je prilično rijetka, a incidencija je dva na 100.000 ljudi. Muškarci su pogođeni češće nego žene. Bolest obično počinje u starosti.
Točan uzrok još uvijek nije jasan, no čini se da upala posreduje imunološki. Kronična upala oštećuje mijelinski sloj perifernih živaca, što može dovesti do poremećaja slabosti i osjetljivosti na rukama ili nogama. Stanje se može izliječiti, ali se ne može izliječiti.
uzroci
Točna patogeneza CIPD-a još nije razjašnjena. Vjeruje se da imunološki sustav opaža i napada mijelinski sloj kao stranu tvar. Međutim, nejasno je što pokreće ovaj autoimuni proces. Kod nekih bolesnika pronađeni su abnormalni proteini u krvi. To bi moglo promicati oštećenje živaca.
Drugi patogenetski koncepti postuliraju da se odstupanje imunološkog odgovora odvija na humoralnoj i staničnoj razini. Antitijela koja cirkuliraju u krvi usmjerena su protiv antigena perifernih živaca. Dolazi do imunološke reakcije s komplementima, autoreaktivnim T stanicama i makrofazima.
Za razliku od vrlo sličnog Guillain-Barré sindroma, kroničnoj upalnoj demijelinizacijskoj polineuropatiji samo vrlo rijetko prethodi zarazna bolest. Međutim, često se CIPD događa u vezi s dijabetesom melitusom, paraproteinemijom, limfomom, osteosklerotičnim mijelomom ili drugim autoimunim bolestima poput lupus eritematozusa.
Ovdje možete pronaći svoje lijekove
➔ Lijekovi protiv bolovaSimptomi, tegobe i znakovi
Kronična upalna demijelinizirajuća polineuropatija razvija se prilično sporo. Bolest dostiže vrhunac oko dva mjeseca nakon pojave prvih simptoma. CIPD se obično manifestira u obliku paralize koja počinje u nogama i nastavlja se kasnije rasti. Paraliza se javlja simetrično i popraćeno je slabljenjem refleksa (hiporefleksija) ili gubicima refleksa (arefleksija).
Mogu se javiti i poremećaji osjetljivosti u obliku peckanja ili peckanja. Nadalje, pogođeni pacijenti često se žale na osjećaj kompresije na nogama ili rukama. Kad se gornji ekstremiteti paraliziraju, sitne motoričke sposobnosti također su ozbiljno oslabljene. Nepotpuna paraliza nogu rezultira otežanim hodanjem i poteškoćama u usponu ili penjanju stepenicama.
Kompletna paraliza ruku ili nogu je rijetka. Može doći do nestabilne, široke noge i nestabilnog hodanja. U djece je ataksija hodanja često jedini simptom. Pacijenti također pate od jakog umora. Povremeno se javljaju drhtanje mišića. CIPD se može pojaviti u različitim varijantama. Kod senzornog CIPD-a nakupljaju se osjetljivi simptomi i ataktičke neuropatije.
Ovdje su pogođeni i motorički živci, tako da se motorički kvarovi događaju i tijekom bolesti. Sindrom Lewisa Sumnera karakterizira asimetrična distribucija. Pretežno senzorni simptomi u početku se pojavljuju u gornjim ekstremitetima.
Simptomi CIDP-a s monoklonskom gamapatijom neodređenog značaja (MGUS) i aksonalnim varijantama CIPD-a slični su. Međutim, CIDP s MGUS-om karakteriziraju monoklonske IgG i IgA gmopatije. Protutijela na gangliozid mogu se detektirati u aksonskim varijantama.
Dijagnoza i tijek
Elektronurografija se obično izvodi ako se sumnja na kroničnu upalnu demijelinizacijsku polineuropatiju. Utvrđuje se funkcionalno stanje perifernih živaca. Između ostalog bilježe se brzine provođenja živaca, raspodjela brzina provođenja, vatrostalno razdoblje i amplituda.
U CIPD-u se brzina provođenja živaca usporava zbog demijelinizacije. To je oko 20 posto ispod normalne vrijednosti. Daljnja kašnjenja su duža. Istodobno se može primijetiti gubitak F-vala. U većini slučajeva radi se i CSF ispit. Voda živca se ispituje u laboratoriju. Dolazi do nespecifičnog povećanja proteina, što ukazuje na poremećaj barijere.
Koncentracija je manja od 10 stanica po mikroliteru. To se također naziva i citoalbuminalna disocijacija. Magnetna rezonanca tomografija može otkriti simetrično raspoređene upalne živčane promjene i zadebljane korijene kralježnice. U nekim oblicima CIPD-a mogu se otkriti takozvana gangliozidna antitijela u krvnom serumu.
Ako se sa spomenutim dijagnostičkim metodama ne može postaviti pouzdana dijagnoza, mora se izvršiti biopsija živaca. Najčešće se radi histološka pretraga biopsija potkoljeničnog živca (suralni živac). Upalne demijelinizacijske neuropatije mogu se otkriti u polusatnom dijelu. Može se vidjeti i segmentarna demijelinizacija. U smislu diferencijalne dijagnoze, uvijek treba uzeti u obzir Guillan-Barréov sindrom i ostale polineuropatije.
komplikacije
U većini slučajeva ova bolest dovodi do teške paralize. Oni se mogu progresivno pojaviti na različitim dijelovima tijela i dovesti do ograničavanja kretanja pacijenta. Mogućnosti u svakodnevnom životu su stoga jako ograničene. U većini slučajeva smanjuju se i pacijentovi refleksi, a različiti pokreti mogući su samo s poteškoćama.
Kao rezultat toga, mogu se razviti poremećaji koordinacije i poremećaji hodanja, tako da osoba koja je pogođena može biti ovisna o pomagalima za hodanje ili o skrbi drugih ljudi. Nije neuobičajeno da se pojavi jak umor koji se ne može nadoknaditi spavanjem. Mišići drhtaju čak i uz manji napor.
Mnogi ljudi pate od psiholoških pritužbi i depresije zbog ograničenja u svakodnevnom životu. Kontakt s drugim ljudima također može biti oštećen bolešću. Liječenje se uglavnom odvija uz pomoć lijekova i dovodi do uspjeha. Međutim, terapija može dovesti do ozbiljnog gubitka kostiju. Obično se liječenje mora ponoviti nakon nekoliko mjeseci. U starijih osoba povećava se rizik od zadržavanja različitih vrsta oštećenja.
Kada trebate ići liječniku?
Svatko tko primijeti simptome kao što su drhtanje mišića, jak umor ili paraliza u nogama koji se polako šire u gornje dijelove tijela, treba konzultirati liječnika. Poremećaji osjetljivosti poput peckanja ili peckanja također ukazuju na kroničnu upalnu demijelinizacijsku polineuropatiju. Ako poteškoće u hodanju i dalje postoje, treba nazoviti hitne službe. Isto se preporučuje ako dođe do nesreće ili pada zbog neočekivane paralize ili ako se simptomi naglo pojačaju.
Ako postoje psihološke pritužbe, može se konzultirati psihologa uz savjetovanje s liječnikom opće prakse. Kroničnoj upalnoj demijelinizacijskoj polineuropatiji vrlo rijetko prethodi zarazna bolest. Javlja se češće kod šećerne bolesti, paraaproteinemije, limfoma i različitih autoimunih bolesti.
Svatko tko pati od ovih već postojećih stanja treba odmah porazgovarati sa svojim liječnikom ako primijeti spomenute simptome. Ostali kontakti su neurolog ili specijalist polineuropatije. Najbolje je konzultirati pedijatra s djecom koja pokazuju znakove CIPD-a. U slučaju medicinske hitnosti, potrebno je kontaktirati službu hitne pomoći.
Liječnici i terapeuti u vašem području
Liječenje i terapija
Ako su simptomi niski, daje se prednizon. Prednizon je steroidni hormon koji pripada klasi glukokortikoida. Ima imunosupresivni i protuupalni učinak. Kako prednizon može izazvati osteoporozu, treba uzeti u obzir i profilaksu osteoporoze. Nuspojave dugotrajne terapije glukokortikoidima mogu biti ozbiljne.
Kako bi se doza držala malom, primjenjuju se aditivne imunosupresivne tvari kao što su ciklofosfamid, ciklosporin, metotreksat i rituksimab. Moguća je terapija i intravenska primjena imunoglobulina i plazmafereza. Kod plazmafereze valja napomenuti da se simptomi mogu pogoršati nakon početnog poboljšanja.
Terapija imunoglobulinima i plazmaferezom također se mora ponavljati svakih jedan do tri mjeseca. Otprilike dvije trećine svih bolesnika ima koristi od ove kombinacije terapija. Čini se da starost početka utječe na tijek bolesti. Pacijenti koji su na početku bolesti bili mlađi od 20 godina pokazuju remiting tečaj s dobrom rezolucijom. Ako su pacijenti stariji od 45 godina, obično ostaje neurološki deficit.
Izgledi i prognoza
Prognoza kronične upalne demijelinizacijske polineuropatije vezana je za dob pacijenta i vrijeme dijagnoze. Što je daljnji razvoj bolesti napredovao u početnoj dijagnozi, to je buduće tijek bolesti manje povoljan.
Starija dob pacijenta na početku polineuropatije također presudno utječe na prognozu. Oštećenje motora može se češće primijetiti kod bolesnika mlađih od 20 godina. U tim slučajevima liječnici govore o motoričkoj neuropatiji s subakutnom napredovanjem. Istodobno, ovi pacijenti sve više doživljavaju regresiju simptoma koji su se pojavili.
Ako se prva manifestacija polineuropatije dogodi više od 60 godina, učestaliji neurološki deficit se češće razvija. Bolesnici više pate od kroničnih senzimotornih poremećaja perifernog živčanog sustava. Uz to, šanse za oporavak često su otežane drugim postojećim bolestima. To predstavlja značajno ograničenje u svakodnevnom životu i smanjuje blagostanje. Istodobno, smanjeno zdravlje i mala vjerojatnost za poboljšanje povećavaju rizik od daljnjih mentalnih poremećaja.
Oko 10% bolesnih umre od posljedica polineuropatije. Svaki treći pacijent doživi faze remisije. Periodi slobode od simptoma mogu biti nekoliko mjeseci ili godina. Trajni oporavak smatra se malo vjerojatnim.
Ovdje možete pronaći svoje lijekove
➔ Lijekovi protiv bolovaprevencija
Kako točni putomehanizmi CIDP-a nisu jasni, trenutno nije poznata učinkovita prevencija.
kontrola
S ovom bolešću osoba koja je pogođena ima vrlo malo ili nema posebnih mogućnosti i mjera za izravnu daljnju skrb. Osoba koja je pogođena prvenstveno ovisi o brzoj i prije svega ranoj dijagnozi kako ne bi bilo daljnjih komplikacija ili daljnjih pritužbi. Što se prije savjetuje s liječnikom, to je bolji daljnji tijek bolesti obično.
Zbog toga je pri prvim simptomima i znakovima bolesti preporučljivo kontaktirati liječnika. S ovom bolešću ne može se dogoditi samoizlječenje. Bolest se obično liječi uzimanjem različitih lijekova. Dotična osoba uvijek se mora posavjetovati ili kontaktirati liječnika u slučaju nuspojava ili interakcija.
Također je važno uzimati ga redovito i pravilno koristiti doziranje kako biste pravilno ublažili simptome. U pravilu, oni koji su pogođeni također ovise o pomoći i podršci vlastite obitelji. Iznad svega, to može spriječiti psihološke poremećaje ili čak depresiju. Ne može se univerzalno predvidjeti hoće li bolest dovesti do smanjenog očekivanog trajanja života oboljele osobe.
To možete učiniti sami
Kod kronične upalne demijelinizacijske polineuropatije dolazi do simetrične paralize koja utječe na ekstremitete. To stvara mnoge prepreke u svakodnevnom životu koje nije uvijek moguće prevladati samopomoć. Sve dok se sindrom očituje poremećajima osjetljivosti i iscrpljenošću, pogođeni bi trebali izbjegavati stres i ekstremnu fizičku prekomjernu prekomjernost na poslu i u privatnom životu.
Vježbe opuštanja mogu se naučiti unutar terapije. Nježni sportovi poput joge i plivanja podržavaju i jačaju mišiće. Kako bolest napreduje, simptomi paralize i nekoordinacije se povećavaju. Kada hod kreće u fluktuaciji, pomoć pri hodanju siguran je način da se neovisno nosite sa svakodnevnim životom.
Ako se motoričke i kognitivne sposobnosti sve više oslabe u tijeku bolesti, dobro je alternativno življenje. Oni koji su pogođeni trebaju dosljedno primjenjivati preventivne mjere samopomoći u ranoj fazi kako bi dugoročno održali svoj životni standard. Kršenje loših navika kao što je redovito konzumiranje alkohola, pušenje i zlouporaba droga također je preporučljivo.
Budući da je simptom često povezan sa šećernom bolešću, autoimunim bolestima i osteosklerotičnim mijelomom, važno je prilagoditi svoju prehranu. Pogotovo od davanja lijekova za smanjenje sindroma koji napada kosti. Preporučujemo uravnoteženu prehranu koja sadrži vitamin D i kalcij, kao i hranu bogatu vitaminima i omega-3 masnim kiselinama. Depresiji i bolovima mogu se suzbiti kroz grupe za samopomoć i umjetničku aktivnost.

.jpg)
.jpg)








.jpg)



.jpg)