mijelodisplastični sindrom, kratak MDS, opisuje razne bolesti krvi ili hematopoetskih sustava koje genetskom modifikacijom zdravih krvnih stanica sprječavaju njihov puni razvoj i funkcionalnost te na taj način napadaju i slabe organizam. Vjerojatnost razvoja mijelodisplastičnog sindroma povećava se s godinama i naglo se povećava od 60. godine.
Što je mijelodisplastični sindrom?

© logo3in1 - stock.adobe.com
Suprotno uvriježenom mišljenju, a mijelodisplastični sindrom nema karcinoma krvi (leukemija).Budući da se akutna mijeloidna leukemija (AML) može pojaviti kao posljedica u nekim slučajevima, dobili su sinonimi kao što su puzajuća leukemija ili preleukemija.
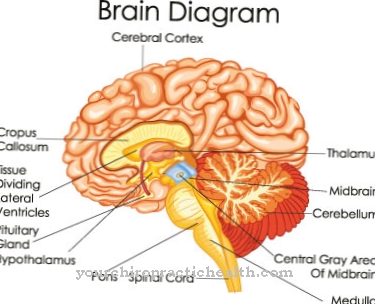
Paralela s leukemijom je da i kod mijelodisplastičnog sindroma izravno utječe koštana srž, centar formiranja krvi, a njezina je glavna funkcija za organizam narušena.
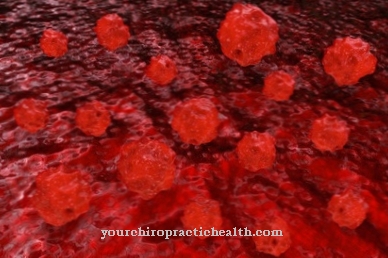
S ovom bolešću koštana srž više nije u stanju proizvesti dovoljno bijelih krvnih stanica (leukociti), crvenih krvnih zrnaca (eritrocita) i krvnih pločica (trombocita) te na taj način osigurati transport kisika, održavanje imunološkog sustava i pravilno zgrušavanje krvi.
uzroci
U devet od deset slučajeva bolesti, nema izravnog razloga da se jedan razvije mijelodisplastični sindrom prepoznati. Ostatak je posljedica radijacijske terapije ili kemoterapije, poput upotrebljava se u oboljelih od raka, kao takozvani sekundarni mijelodisplastični sindromi ili za djelovanje štetnih i uglavnom otrovnih stranih tvari poput benzena, koji se, na primjer, nalazi u benzinu.
Također se pretpostavlja da često konzumirana roba kao što je cigaretni dim, boje za kosu, pesticidi ili alkohol također može pridonijeti razvoju mijelodisplastičnog sindroma.
Međutim, ova teza još nije održivo dokazana. Međutim, potpuno su isključene nasljedne predispozicije za mielodisplastični sindrom i prijenos bolesti s osobe na osobu.
Simptomi, tegobe i znakovi
Oko polovice oboljelih nema nikakvih simptoma, a bolest se otkriva samo slučajno. U bolesnika sa simptomima posebno su istaknuti znakovi uzrokovani anemijom. Ako je stvaranje crvenih krvnih stanica poremećeno, to dovodi do nedostatka kisika. Pogođeni ljudi osjećaju se umorno i slabo, njihova sposobnost izvođenja i koncentracije očito se smanjuje.
Ako se morate potruditi, brzo će vam ponestati daha. Javljaju se nedostatak daha i ponekad ubrzan rad srca (tahikardija). Može se javiti i vrtoglavica. Boja kože je primjetno blijeda. Međutim, proizvodnja bijelih krvnih zrnaca također može biti smanjena. To se može primjetiti kod oslabljenog imunološkog sustava i rezultirajućih ponavljajućih infekcija koje mogu biti popraćene groznicom.
U nekim slučajevima bolest smanjuje broj trombocita u krvi. Budući da su odgovorni za zgrušavanje krvi, ozljede krvare više i duže nego što je to uobičajeno. Krvarenja desni su uobičajena. Petehije se također mogu formirati. Riječ je o malim, puntiformnim krvarenjima na koži. Drugi simptom je povećanje slezene. Kako slezina mora jače raditi zbog nedostatka trombocita, tako se povećava u volumenu. Jetra se također može povećati, što je vidljivo u osjećaju pritiska s gornje desne strane trbuha.
Dijagnoza i tijek
Prvi znakovi pojave jednog mijelodisplastični sindrom vrlo su slični onima kod anemije (anemije), u kojoj više nema dovoljno crvenih krvnih zrnaca u krvi da bi se dovoljno brzo distribuirao kisik u organizmu, a to dovodi do simptoma kao što su kratkoća daha, blijedost, umor, vrtoglavica, glavobolja i povećan puls i zvonjenje u ušima može doći.
Zbog nedostatka bijelih krvnih stanica može doći do većeg broja infekcija, koje se ne mogu boriti ni s ciljanim liječenjem antibioticima. Kao rezultat nedostatka dovoljnih trombocita u krvi, često je teško zaustaviti i primijetiti neobično teško krvarenje, na primjer s malim posjekotinama ili kirurškim zahvatima. Česte modrice ili krv u mokraći i stolici također mogu biti prvi znakovi mijelodisplastičnog sindroma.
Ako postoji sumnja, obično se provode detaljni krvni testovi i vrijednosti krvi analiziraju na odstupanja i nepravilnosti. Uz to, uzorak koštane srži uzima se iz kuka i ispituje se na promjene u kromosomima, koje se javljaju u oko 60 posto slučajeva. Mijelodisplastični sindrom ne utječe na tijelo tako brzo i pogubno kao leukemija, ali terapiju treba započeti brzo nakon dijagnoze, jer u protivnom može biti uzrokovana infekcijama, na primjer, plućima ili crijevima ili akutna leukemija koja se razvija iz mijelodisplastičnog sindroma može dovesti do životnih okolnosti.
komplikacije
Ovaj sindrom glavni je uzrok teške anemije. To općenito ima vrlo negativan učinak na zdravstveno stanje pacijenta i može značajno smanjiti očekivani životni vijek. Zbog anemije oboljeli izgledaju vrlo umorno i iscrpljeno i više aktivno ne sudjeluju u životu.
Tu je i slabost, a pacijentova otpornost se također smanjuje. Oni koji su pogođeni više se ne mogu koncentrirati i izgledaju vrlo blijedo. Nadalje, sindrom dovodi do trkaćeg srca i vrtoglavice. Zbog smanjenog protoka krvi, oboljeli također pate od zujanja u ušima i glavobolje.
Kvaliteta života značajno je smanjena i pacijent je često razdražljiv. Čak i male rane ili posjekotine mogu uzrokovati obilno krvarenje, a krv se može pojaviti i u urinu. U pravilu je potpuno izlječenje sindroma moguće samo transplantacijom matičnih stanica.
Nadalje, oboljeli ovise o redovitim transfuzijama kako ne bi umrli od simptoma. U teškim slučajevima potrebna je i kemoterapija, ali to može dovesti do različitih nuspojava. Bez liječenja sindroma, značajno se smanjuje životni vijek oboljelih.
Kada trebate ići liječniku?
Umor, brzi umor i povećana potreba za snom su pokazatelji tijela o postojećoj nepravilnosti. Ako simptomi dugo traju ili ako postanu intenzivniji, potreban je posjet liječnika. Poremećaji koncentracije, pažnje ili pamćenja trebaju se istražiti i pojasniti. Ako razina uspješnosti opadne i svakodnevni zahtjevi se više ne mogu ispuniti, potrebno je konzultirati liječnika. U slučaju nedostatka uobičajene otpornosti, blijede kože ili unutarnje slabosti, potreban je posjet liječnika.
Ako postoje poremećaji srčanog ritma, palpitacije, vrtoglavica ili nestabilnost hodanja, preporučuje se posjet liječnika. Liječniku treba pružiti povišenu tjelesnu temperaturu, opće neispravnost ili osjećaj bolesti. To su signali upozorenja od tijela koji zahtijevaju djelovanje. Spontano krvarenje desni, promjene u izgledu kože kao i nerazumljive modrice znakovi su oštećenja zdravlja.
Ako dotična osoba primijeti oticanje na gornjem dijelu tijela ili se pojave opći funkcionalni poremećaji, potrebna im je medicinska pomoć. Poremećaji osjeta u gornjem dijelu tijela, preosjetljivost na dodir ili učinci pritiska ukazuju na nepravilnost u organizmu. Ako imate ove simptome, trebali biste se što prije konzultirati s liječnikom kako bi se mogao ublažiti plan liječenja. Osim toga, moraju se isključiti ozbiljne i akutne bolesti.
Liječenje i terapija
mijelodisplastični sindrom u konačnici se može u potpunosti izliječiti samo uspješnom transplantacijom matičnih stanica. Sve ostale metode liječenja su samo palijativne, odnosno simptomi bolesti su ublaženi u prirodi.
Manjak crvenih krvnih stanica može npr. suzbiti redovitim transfuzijama krvi, nedostatkom krvnih pločica po koncentracijama trombocita. Da bi se spriječile infekcije, daju se cjepiva protiv gripe i pneumokoka i preventivno liječenje antibioticima. Uz to se preporučuje intenzivna osobna higijena i izbjegavanje kontakta s mogućim nositeljima bolesti.
Ako je bolest već dobro uznapredovala, često se provodi kemoterapija, koja eliminira stanice koje brzo rastu u koštanoj srži i krvi, te tako privremeno vraća krvnu sliku u normalno stanje. Ove se metode uvelike razlikuju od pacijenta do pacijenta i o njima se uvijek mora pojedinačno razgovarati i planirati s liječnikom.
Zbog toga MDS registar iz Düsseldorfa postoji od 2003. godine, s ciljem da se tijek bolesti što detaljnije i preciznije klasificira i na temelju toga može se razviti prilagođene terapije u borbi protiv mijelodisplastičnog sindroma.
Izgledi i prognoza
Prognoza za mijelodisplastični sindrom varira od pacijenta do pacijenta. Ovisi o vrsti i opsegu bolesti. Tijekom MDS-a formira se sve veća količina nezrelih krvnih stanica. Stoga postoji rizik da će sindrom preći u drugi oblik, čija je prognoza još nepovoljnija. To može biti kronična mijelomonocitna leukemija (CMML) ili akutna mijeloidna leukemija (AML).
Sve u svemu, prognoza MDS-a prilično je loša. Čimbenici kao što su složene kromosomske promjene ili izražen udio eksplozije u krvi, kao i visoka brzina propadanja, imaju negativan učinak. Isto se odnosi i na prijašnje bolesti, loše opće zdravstveno stanje ili starije ljude.
Postoje razlike u tijeku i životnom vijeku koje ovise o dotičnoj rizičnoj skupini. Prosječni životni vijek visokog rizika od MDS-a je pet mjeseci. Međutim, ako se može provesti terapija matičnim stanicama, postoji čak i izliječenje. Ovaj se postupak smatra jedinom šansom za oporavak MDS-a. Ako je rizik od bolesti niži, životni vijek pacijenta iznosi do 68 mjeseci. Do 70 posto svih oboljelih od MDS-a umre od krvarenja, infekcija ili posljedica akutne mijeloidne leukemije. Da bi prognoza bila povoljnija, važno je ojačati imunološki sustav. Za to je bolesnoj osobi potreban dovoljan odmor, zdrava prehrana i sportske aktivnosti.
prevencija
Zbog velikih napora u posljednjih nekoliko desetljeća, liječenje je mijelodisplastični sindrom sve učinkovitiji i učinkovitiji, tako da mnogi pogođeni imaju uvelike povećane šanse za oporavak ili preživljavanje.
kontrola
U većini slučajeva, oboljeli imaju na raspolaganju vrlo malo ili ograničeno izravno praćenje mjera. Prije svega, potrebno je rano kontaktirati liječnika kako ne bi došlo do daljnjih komplikacija ili pritužbi. Ne može doći do neovisnog liječenja.
Rana dijagnoza uvijek ima vrlo pozitivan učinak na daljnji tijek bolesti, tako da osoba koja je pogođena trebala idealno posjetiti liječnika kod prvih simptoma i znakova bolesti. Oni koji su pogođeni trebali bi se posebno dobro zaštititi od raznih infekcija i upala u ovoj bolesti kako ne bi došlo do komplikacija.
Podrška i briga o vlastitoj obitelji i rodbini vrlo su važni i pozitivno utječu na daljnji tijek ove bolesti. Psihološka podrška ovdje može biti korisna u sprečavanju depresije i drugih psiholoških tegoba. U mnogim slučajevima, međutim, ova bolest smanjuje životni vijek oboljelih.
To možete učiniti sami
Za oboljele je najvažnije razjasniti od koje vrste bolesti pate i koje su mogućnosti terapije dostupne.
Ako se liječenje odvija kemoterapijom, to predstavlja ogroman teret za tijelo, a za to vrijeme organizam ima povećanu potrebu za hranjivim tvarima, što se djelomično može pokriti promjenom prehrane. Ako to nije dovoljno, poticajna terapija mikronutrijentima prilagođena individualnim potrebama mora se provesti u suradnji s liječnikom.
Ako postoji mogućnost transplantacije matičnih stanica, dotična osoba može organizirati donacijske događaje zajedno s prijateljima, obitelji i kolegama na koje se stanovništvo posebno traži da se registriraju u bazi podataka davatelja koštane srži. Čak i ako među novoprijavljenim ne postoji prikladan donator za vas, to može značiti čežnju za donacijom za druge koji su pogođeni.
Redovite transfuzije krvi uobičajena su terapija za održavanje što manjih nuspojava bolesti. Međutim, to neminovno dovodi do viška željeza u organizmu. Kako bi se izbjeglo oštećenje organa i tkiva, to se mora ukloniti iz tijela lijekovima. Tablete potrebne za to moraju se uzimati vrlo oprezno, čak i ako se pojave nuspojave, jer višak željeza izaziva simptome samo kada je već došlo do trajnog oštećenja organizma.


.jpg)








.jpg)