Kao Otpuštanje inzulina ili izlučivanje inzulina je izraz koji se koristi za opisivanje lučenja inzulina vitalnog hormona od strane gušterače.
Što je otpuštanje inzulina?

Inzulin se proizvodi samo u beta stanicama otočića Langerhansa smještenih u gušterači, odakle i potiče njegovo ime. Oslobađanje inzulina potiče povećani sadržaj glukoze i, u manjoj mjeri, slobodne masne kiseline i neke aminokiseline, kao i gastrointestinalni hormoni.
Okidač uzrokuje stvaranje više adenosin trifosfata (ATP) u beta stanicama, što dovodi do blokade kanala ovisnih o kalijumu. To omogućava kalcijevim ionima iz vanćelijskog prostora da bolje prodiru u beta stanice i aktiviraju otpuštanje inzulina.
Inzulinske vezikule tada se stapaju s staničnom membranom beta stanice i prazne se u izvanstanični prostor (proces egzocitoze). Inzulin se počinje ispuštati.
Inzulin se ne oslobađa ravnomjerno, već u žlijezdama. Beta stanice otpuštaju inzulin u krv otprilike svakih 3 do 6 minuta.
Funkcija i zadatak
Inzulin osigurava da stanice tijela apsorbiraju glukozu iz krvi radi pretvaranja energije. U ovoj funkciji kao veze između šećera i stanica, inzulin osigurava da razina šećera u krvi ostane unutar normalnih granica i ne povećava se.
To je jedini hormon koji je u stanju sniziti razinu šećera u krvi. Njegov pandan, glukagon i, umjereno, kortizol, adrenalin i hormoni štitnjače povećavaju udio šećera u krvi.
Kad tijelo jede hranu bogatu ugljikohidratima, pretvara ih u šećer, što povećava razinu šećera u krvi. Kao odgovor na to, beta stanice oslobađaju više inzulina. To pomaže glukozi iz krvi da kroz stanične stijenke uđe u stanicu unutrašnjosti, nakon čega se smanjuje sadržaj glukoze u krvnoj plazmi. Tada se glukoza ili pohranjuje u tjelesnim stanicama kao glikogen ili se odmah pretvara u energiju.
Glikogen se zadržava u stanici sve dok nema akutne potrebe za energijom. Tada se tijelo vraća u zalihe glikogena i pretvara ih u potrebnu energiju.
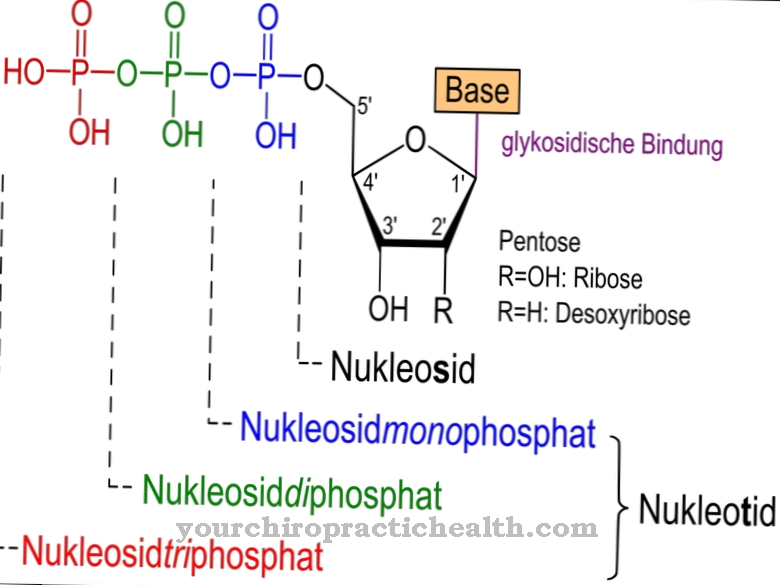
Središnji korak ove pretvorbe, takozvana glikoliza, odvija se u deset pojedinačnih koraka. Tijekom toga se glukoza odvaja na mliječnu kiselinu i etanol uz pomoć nukleotida adenosin trifosfata i priprema za daljnju pretvorbu energije.
Stanice jetre i mišića posebno mogu apsorbirati i skladištiti velike količine glukoze. Posebno dobro reagiraju na djelovanje inzulina, jer njihove stanične membrane postaju propusnije i dostupnije glukozi kada dolazi do povećanog oslobađanja inzulina.
Suprotno tome, živčane stanice uzimaju glukozu iz krvi neovisno o oslobađanju inzulina. Ako stanice ovisne o inzulinu uzimaju više glukoze kada se razina inzulina poveća, živčane stanice mogu osjetiti manju opskrbu glukozom, jer im u tom slučaju ostaje premalo glukoze. Stoga, u slučaju teške hipoglikemije (niske razine šećera u krvi), postoji rizik da se ošteti živčani sustav ovisan o glukozi.
Ako razina šećera u krvi padne ispod vrijednosti od oko 80 mg / dl, gore spomenuti protivnici adrenalin, glukagon ili kortizol koriste se za povećanje šećera u krvi. U tijelu se proizvodnja inzulina znatno smanjuje.
Bolesti i bolesti
Dijabetes melitus generički je pojam za različite poremećaje u tijelu u rukovanju inzulinom. Kod dijabetesa tipa 1, tijelo više nije u mogućnosti sami proizvoditi inzulin. Imuni sustav uništava beta stanice koje proizvode inzulin i u konačnici dovodi do manjka inzulina.
Glukoza u krvi tada više ne može dospjeti u stanice i nedostaje im dobavljač energije. Nakon određenog vremenskog razdoblja, u tjelesnim ćelijama postoji nedostatak energije, porast šećera u krvi, gubitak hranjivih sastojaka i vode i prekomjerno zakiseljavanje krvi.
Dijabetes tipa 1 obično se liječi umjetno proizvedenim inzulinskim pripravcima koji se daju supkutano u obliku šprica ili uz pomoć inzulinske pumpe. Točan uzrok dijabetesa tipa 1 još nije razjašnjen. Sada se pretpostavlja multifaktorski proces u koji su uključeni i genetski i okolišni utjecaji.
Kod dijabetesa tipa 2, tijelo i dalje može sam proizvoditi inzulin, ali to može imati samo ograničen učinak zbog otpornosti na inzulin u stanicama.
Dijabetes tipa 2 često se razvija tijekom dugog vremenskog razdoblja. Može proći nekoliko godina da se postigne apsolutna inzulinska rezistencija i stvarna dijagnoza dijabetesa tipa 2. U početku, tijelo može nadoknaditi smanjenu obradu inzulina u stanicama povećavajući proizvodnju inzulina. Međutim, što duže poremećaj traje, gušći gušterača može držati korak s proizvodnjom i šećer u krvi se više ne može regulirati. Na kraju se dijabetes tipa 2 manifestira.
Kaže se i da dijabetes tipa 2 ima multifaktorski uzrok. Za razliku od tipa 1, pretilost je prvi mogući okidač za njega. Svježe manifestirani dijabetes tipa 2 stoga se često prvo pokušava liječiti dijetom. Međutim, genetski čimbenici također mogu biti uzrok tipa 2. U tom slučaju ili ako dijabetes tipa 2 potraje nakon gubitka težine, liječi se tabletama.
Druga, ali puno rjeđa bolest povezana s inzulinom je takozvani hiperinzulinizam. I ovdje se proizvodi previše inzulina zbog prekomjerne proizvodnje beta-stanica. Rezultat je česta niska razina šećera u krvi (hipoglikemija).










.jpg)



.jpg)